پسوریازیس به انگلیسی (Psoriasis) یا صدف پوستی یک بیماری مزمن و خودایمنی است که بیشتر پوست را تحت تأثیر قرار میدهد. این بیماری زمانی رخ میدهد که سیستم ایمنی بدن به اشتباه سیگنالهایی برای تسریع چرخه رشد سلولهای پوستی ارسال میکند. در حالت عادی، سلولهای پوستی طی حدود ۳۰ روز جایگزین میشوند، اما در پسوریازیس این فرایند تنها در ۳ تا ۵ روز رخ میدهد. این روند سریع باعث تجمع سلولهای اضافی روی سطح پوست میشود و به شکل لکههای ضخیم، قرمز و پوستهپوسته نمایان میشود. پسوریازیس میتواند در هر سنی بروز کند، اما بیشتر در افراد بین ۱۵ تا ۳۵ سال شایع است.
این بیماری واگیر ندارد و از فردی به فرد دیگر منتقل نمیشود. انواع مختلفی از پسوریازیس وجود دارد که هرکدام علائم و شدت متفاوتی دارند. این بیماری علاوه بر پوست میتواند ناخنها، پوست سر و حتی مفاصل را نیز درگیر کند. زندگی با پسوریازیس میتواند برای افراد چالشبرانگیز باشد و بر سلامت روحی و اجتماعی آنها تأثیر بگذارد.
معرفی پزشک با تجربه و بهترین متخصص روماتیسم در تبریز و نحوه در یافت نوبت
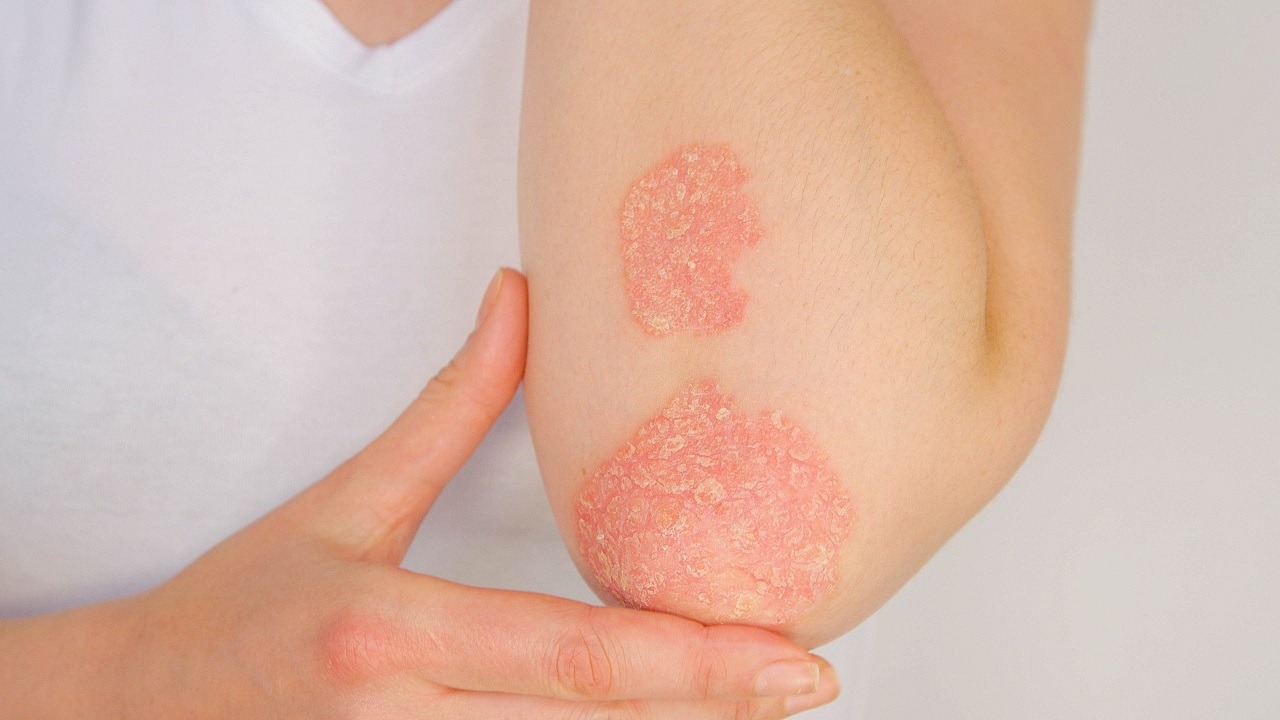
علائم پسوریازیس یا صدف پوستی
علائم پسوریازیس بسته به نوع آن و شدت بیماری متفاوت است، اما بهطور کلی شامل نشانههای پوستی و غیرپوستی میشود و ممکن است شامل موارد زیر باشد:
- لکههای قرمز پوستی با پوستههای نقرهای رنگ: این علائم معمولاً در آرنج، زانو، کف سر، و پایین کمر دیده میشوند.
- خشکی و ترکخوردگی پوست: گاهی ممکن است ترکهای عمیق پوست باعث خونریزی شوند.
- خارش و سوزش: این علائم معمولاً در نواحی درگیر بیماری شدیدتر است.
- تغییرات ناخن: ناخنها ممکن است تغییر رنگ داده، ضخیم یا شکننده شوند.
- درد مفاصل: در برخی افراد، پسوریازیس با آرتریت پسوریاتیک همراه است که باعث تورم و درد مفاصل میشود.
علت بروز پسوریازیس یا بیماری صدف پوستی
علت دقیق پسوریازیس هنوز بهطور کامل مشخص نیست، اما تحقیقات نشان میدهد که این بیماری ترکیبی از عوامل ژنتیکی، ایمنی و محیطی است. سیستم ایمنی بدن در افراد مبتلا به پسوریازیس به اشتباه به سلولهای پوستی حمله میکند و سیگنالهایی برای تولید سریعتر آنها ارسال میکند. این واکنش غیرطبیعی به دلیل وجود ژنهای خاصی است که در برخی خانوادهها ارثی هستند. عوامل محیطی نیز میتوانند در بروز یا تشدید این بیماری نقش داشته باشند.
استرس، عفونتها (مانند گلودرد استرپتوکوکی)، تغییرات هورمونی و آسیبهای پوستی میتوانند محرک شروع یا شعلهور شدن بیماری باشند. مصرف برخی داروها مانند بتابلاکرها و لیتیم نیز ممکن است خطر بروز پسوریازیس را افزایش دهد.
روشهای پیشگیری از بیماری پسوریازیس
پیشگیری کامل از پسوریازیس به دلیل ماهیت ژنتیکی آن ممکن نیست، اما با کنترل عوامل محرک و مدیریت سبک زندگی میتوان از شعلهور شدن یا تشدید علائم جلوگیری کرد.
یکی از مهمترین اقدامات، کاهش استرس است، چرا که استرس بهعنوان یکی از عوامل اصلی در بروز حملات پسوریازیس شناخته میشود.
استفاده از روشهای آرامشبخش مانند مدیتیشن یا یوگا میتواند کمککننده باشد.
مراقبت از پوست نیز نقش مهمی دارد. استفاده از مرطوبکنندههای مناسب و اجتناب از محصولات شیمیایی تحریککننده میتواند پوست را در برابر آسیب محافظت کند.
دوری از عواملی که ممکن است باعث آسیب پوست شوند، مانند بریدگی، سوختگی یا خراش، نیز بسیار مهم است. همچنین، ترک سیگار و محدود کردن مصرف الکل میتواند به کاهش شدت علائم کمک کند. مصرف رژیم غذایی سالم و متعادل، حاوی میوهها، سبزیجات و مواد ضدالتهابی نیز توصیه میشود. در نهایت، مراجعه منظم به پزشک و پایبندی به برنامههای درمانی میتواند به مدیریت بهتر بیماری کمک کند.
روشهای تشخیص بیماری پسوریازیس
تشخیص پسوریازیس عمدتاً بر اساس معاینه فیزیکی و بررسی علائم پوستی صورت میگیرد. پزشک معمولاً نواحی درگیر پوست را بررسی میکند و از بیمار در مورد تاریخچه خانوادگی بیماریهای پوستی و خودایمنی سوال میپرسد. در مواردی که علائم غیرمعمول یا پیچیده باشد، ممکن است پزشک از آزمایشهای تکمیلی استفاده کند. یکی از روشهای رایج، نمونهبرداری (بیوپسی) پوست است. در این روش، بخشی کوچک از پوست درگیر برداشته شده و در آزمایشگاه مورد بررسی قرار میگیرد. این آزمایش میتواند به تشخیص نوع دقیق پسوریازیس و رد بیماریهای دیگر کمک کند.
در نوع آرتریتی پسوریازیس، آزمایشهای تصویربرداری مانند اشعه ایکس یا MRI برای بررسی مفاصل انجام میشود. همچنین، آزمایش خون ممکن است برای ارزیابی علائم التهابی یا تشخیص سایر بیماریهای همراه انجام شود. تشخیص دقیق و بهموقع میتواند نقش کلیدی در مدیریت بهتر بیماری داشته باشد.
روشهای درمان پسوریازیس
درمان پسوریازیس یاصدف پوستی به نوع، شدت و محل درگیری بیماری بستگی دارد. درمانهای موجود به سه دسته کلی تقسیم میشوند: موضعی، سیستمیک و نوردرمانی.
درمانهای موضعی شامل استفاده از کرمها و پمادهای حاوی کورتیکواستروئید، ویتامین D مصنوعی، رتینوئیدها و مرطوبکنندههای خاص است. این روشها معمولاً برای موارد خفیف تا متوسط استفاده میشوند.
نوردرمانی یا فتوتراپی شامل استفاده از نور ماوراءبنفش برای کاهش التهاب و رشد سلولهای پوستی است و برای بیمارانی که درمانهای موضعی کافی نباشد، توصیه میشود.
در موارد شدیدتر، داروهای سیستمیک مانند متوترکسات، سیکلوسپورین و داروهای بیولوژیک تجویز میشوند. این داروها بر سیستم ایمنی تأثیر میگذارند و روند بیماری را کند میکنند.
علاوه بر این، تغییرات سبک زندگی مانند مدیریت استرس، رژیم غذایی سالم و اجتناب از محرکها نیز میتواند در بهبود وضعیت بیمار مؤثر باشد. همکاری با پزشک متخصص و رعایت برنامه درمانی از اهمیت بالایی برخوردار است.
پزشک متخصص درمان پسوریازیس یا صدف پوستی در تبریز
اگر به دنبال پزشک متخصص درمان پسوریازیس در تبریز هستید، دکتر سارا جعفری، فوقتخصص روماتولوژی، یکی از برترین پزشکان این حوزه به شمار میرود. ایشان با بهرهگیری از دانش روز و تجربه فراوان در تشخیص و درمان بیماریهای خودایمنی مانند پسوریازیس، خدماتی جامع و حرفهای ارائه میدهند.
درمان پسوریازیس نیازمند رویکردی چندبعدی است که شامل مدیریت علائم پوستی، بهبود سیستم ایمنی و کاهش التهاب میشود. دکتر جعفری با ارائه مشاوره تخصصی، استفاده از روشهای درمانی نوین مانند داروهای بیولوژیک و درمانهای سیستمیک، توانسته است رضایت بسیاری از بیماران را جلب کند.
برای بیماران مبتلا به پسوریازیس که با مشکلات مفصلی مانند آرتریت پسوریاتیک نیز روبرو هستند، دکتر جعفری برنامههای درمانی شخصیسازی شده ارائه میدهد.
مشاوره با این پزشک متخصص میتواند گامی موثر در مدیریت علائم و بهبود کیفیت زندگی بیماران باشد.
نوبت دهی و ویزیت: نوبت دهی فوق تخصص روماتولوژی
تلفن نوبت دهی : ۰۴۱۳۳۲۷۳۲۶۳


بدون دیدگاه